

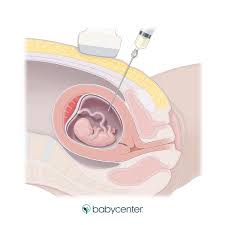
آمنیوسنتز روشی است که برای برداشتن نمونه کوچکی از مایع آمنیوتیک برای آزمایش استفاده می شود. این مایعی است که جنین را در یک زن باردار احاطه کرده است. مایع آمنیوتیک مایع شفاف و زرد کم رنگی است که:
مایع آمنیوتیک همراه با آنزیمها، پروتئینها، هورمونها و مواد دیگر حاوی سلولهایی است که توسط جنین میریزد. این سلول ها دارای اطلاعات ژنتیکی هستند که می تواند برای تشخیص اختلالات ژنتیکی و نقص لوله عصبی باز (ONTDs) استفاده شود. همچنین ممکن است آزمایش برای بررسی نقص های ژنی ارثی و اختلالات متابولیک بر اساس سابقه خانوادگی انجام شود.
مایع به آزمایشگاه فرستاده می شود تا سلول ها رشد کرده و مورد تجزیه و تحلیل قرار گیرند. نتایج اغلب در حدود 10 تا 14 روز آماده می شوند
چرا ممکن است به آمنیوسنتز نیاز داشته باشم؟
آمنیوسنتز برای زنانی که در هفته های 15 تا 20 بارداری در معرض خطر بیشتری برای نقایص مادرزادی هستند، پیشنهاد می شود. همچنین ممکن است برای پیگیری زمانی که آزمایش قبلی مشکلی را نشان می دهد استفاده شود.برخی از شرایطی که در آن آمنیوسنتز ممکن است برای آزمایش ژنتیک و کروموزوم در سه ماهه دوم بارداری استفاده شود عبارتند از:
خطرات آمنیوسنتز چیست؟
برخی از عوارض آمنیوسنتز ممکن است شامل موارد زیر باشد:
خطر سقط جنین پس از آمنیوسنتز در سه ماهه دوم بارداری کمتر از 1 درصد در نظر گرفته می شود. این فقط کمی بیشتر از خطر طبیعی سقط جنین در این زمان از بارداری است.
چگونه برای آمنیوسنتز آماده شوم؟
ارائه دهنده مراقبت های بهداشتی شما این روش را توضیح می دهد و شما می توانید سوالات خود را بپرسید.از شما خواسته می شود که یک فرم رضایت نامه را امضا کنید که به شما اجازه انجام این روش را می دهد. فرم را با دقت بخوانید و در صورت نامشخص بودن سوال بپرسید.به طور کلی، هیچ محدودیت خاصی برای رژیم غذایی یا فعالیت قبل از آمنیوسنتز وجود ندارد.اگر به هر دارو، لاتکس، نوار چسب یا بیهوشی حساس هستید یا به آن حساسیت دارید، به پزشک خود اطلاع دهید.تمام داروهایی (با نسخه و بدون نسخه)، گیاهان دارویی، ویتامین ها و مکمل هایی را که مصرف می کنید به پزشک خود اطلاع دهید.اگر سابقه اختلالات خونریزی دارید یا اگر از داروهای ضد انعقاد (رقیق کننده خون)، آسپرین یا سایر داروهایی که بر لخته شدن خون تأثیر می گذارد استفاده می کنید، به پزشک خود اطلاع دهید. ممکن است به شما گفته شود که این داروها را قبل از عمل قطع کنید.مطمئن شوید که پزشک شما می داند که آیا گروه خونی شما Rh منفی است یا خیر. در طول آمنیوسنتز، سلول های خونی مادر و جنین می توانند با هم مخلوط شوند. اگر Rh منفی و جنین Rh مثبت باشد، این می تواند منجر به حساسیت Rh و تجزیه گلبول های قرمز خون جنین شود.ممکن است از شما خواسته شود که مثانه خود را درست قبل از عمل تخلیه کنید یا نه. در اوایل بارداری، مثانه پر به حرکت رحم به موقعیت بهتری برای عمل کمک می کند. در مراحل بعدی، مثانه باید خالی باشد تا خطر سوراخ شدن با سوزن آمنیوسنتز کاهش یابد.هر دستورالعمل دیگری را که ارائه دهنده به شما می دهد برای آماده شدن دنبال کنید.
در طول آمنیوسنتز چه اتفاقی می افتد؟
آمنیوسنتز ممکن است به صورت سرپایی یا در طول بستری در بیمارستان انجام شود. روش ها ممکن است بسته به شرایط شما و شیوه های پزشک شما متفاوت باشد.به طور کلی، آمنیوسنتز این فرآیند را دنبال می کند:شما باید لباس های خود را به طور کامل یا از کمر به پایین درآورید و لباس بیمارستان بپوشید.از شما خواسته می شود که روی میز معاینه دراز بکشید و دستان خود را پشت سر خود قرار دهید.فشار خون، ضربان قلب و تعداد تنفس شما بررسی خواهد شد.برای بررسی ضربان قلب جنین از سونوگرافی استفاده می شود. موقعیت جفت، جنین و بند ناف؛ و برای پیدا کردن کیسه مایع آمنیوتیک شکم شما با یک ماده ضد عفونی کننده پاک می شود. به شما گفته می شود که در حین انجام عمل به ناحیه استریل شکم خود دست نزنید.اگر داروی بیحسکننده تزریق شود، احساس میکنید که یک سوزن چسبیده است. این ممکن است باعث سوزش مختصر شود.هنگامی که پوست شما بی حس است، از سونوگرافی برای کمک به هدایت یک سوزن بلند، نازک و توخالی از طریق پوست، داخل رحم و کیسه آمنیوتیک استفاده می شود. این ممکن است کمی درآرماک باشد. ممکن است با ورود سوزن به رحم، کمی گرفتگی احساس کنید.پزشک مقدار کمی از مایع آمنیوتیک را داخل یک سرنگ خارج می کند. مقدار آن به نوع آزمایشی که انجام می شود بستگی دارد. بدن شما مایعی می سازد تا جایگزین مقدار خارج شده شود. با برداشتن مایع ممکن است احساس کشش یا کشش داشته باشید.سوزن برداشته خواهد شد.مایع آمنیوتیک در یک ظرف مخصوص محافظت شده در برابر نور قرار می گیرد و به آزمایشگاه ارسال می شود.یک باند روی محل سوزن قرار می گیرد.ضربان قلب جنین و علائم حیاتی شما بررسی می شود.اگر Rh منفی دارید، ممکن است Rhogam به شما تزریق شود، تزریق ویژه ای که می تواند از حمله آنتی بادی های مادر Rh منفی به سلول های خون جنین Rh مثبت جلوگیری کند.
بعد از آمنیوسنتز چه اتفاقی می افتد؟
شما و جنینتان برای مدتی پس از عمل تحت نظر خواهید بود. علائم حیاتی شما و ضربان قلب جنین به طور منظم برای یک ساعت یا بیشتر بررسی می شود. نمونه مایع آمنیوتیک به آزمایشگاه ژنتیک ارسال خواهد شد. آلفا فتوپروتئین، پروتئین ساخته شده توسط جنین و موجود در مایع، ممکن است برای رد نقص لوله عصبی باز، مانند اسپینا بیفیدا، اندازه گیری شود. آزمایش ممکن است برای سایر مواد مرتبط با شرایط متابولیک یا ژنتیکی نیز انجام شود. بسته به نتایج آزمایش، مشاوره با متخصص ژنتیک ممکن است توصیه شود. ممکن است در حین یا بعد از عمل مقداری گرفتگی احساس کنید. اگر احساس سبکی سر، سرگیجه یا حالت تهوع دارید، به پرستار اطلاع دهید. ممکن است به شما گفته شود که به پهلوی چپ خود استراحت دهید. پس از انجام آزمایش، در خانه استراحت کنید و حداقل به مدت 24 ساعت یا طبق دستور پزشک خود از انجام فعالیت های شدید خودداری کنید.ا گر یکی از موارد زیر را دارید به ارائه دهنده مراقبت های بهداشتی خود بگویید:
بسته به شرایط شما ممکن است ارائه دهنده مراقبت های بهداشتی بعد از عمل دستورالعمل های دیگری به شما بدهد.
QF-PCR یکی از این تکنیکهای کاملاً خودکار است که با حذف نیاز به کشت سلولهای جنینی، تشخیص سریع ناهنجاریهای کروموزومی انتخابی را فراهم میکند. QF-PCR سریع و مقرون به صرفه است و می تواند در مدت زمان کمتر از 72 ساعت اختلالات تعدادی شایع کروموزومی (آنیوپلوئیدی های 13، 18، 21 ، X و Y) شناسایی کند. مزایای این روش حساسیت بالا (99درصد) ، زمان کوتاه جواب (72 ساعت) و معایب این روش عدم توانایی تشخیص موزائیسم با درجه پایین است.
آزمایشگاه آرما با هدف ارائه خدمات تشخیصی روتین، تخصصی و فوق تخصصی به بیماران و پزشکان در استان البرز، شهر کرج تاسیس شد. این آزمایشگاه با دارا بودن کادری مجرب و استفاده از دستگاه های مدرن و به روز دنیا و همچنین روش های جدید آزمایشگاهی در محیطی زیبا و آرام باهدف کمک به بیماران راهاندازی شد.خدمات آزمایشگاه آرما در سه بخش کلی کلینیکال، پاتولوژی و ژنتیک می باشد.
© کپی رایت . تمام حقوق آزمایشگاه آرما محفوظ است